Una de las promesas más discutidas del ex presidente Andrés Manuel López Obrador fue que lograría que el sistema de salud en México fuera igual al de Dinamarca. El sexenio ha terminado y aún no queda muy claro si el tabasqueño cumplió.
Repetida varias veces, la iniciativa incluyó la creación del IMSS-Bienestar y el establecimiento de una megafarmacia para la distribución de medicamentos. Pero, ¿cómo es el sistema de salud de Dinamarca? ¿Realmente se parece al de México?
¿Cómo es el sistema de salud de Dinamarca?
De acuerdo con el artículo La atención primaria en Dinamarca, de P. Sánchez-Seco Toledano y L. Eshøj, el sistema de salud danés se encuadra dentro del modelo de sistemas públicos o de Beveridge.
- Esto quiere decir que su financiación es principalmente pública, y procede de los impuestos de los ciudadanos y presupuestos estatales.
- Para el sector sanitario se destina exclusivamente alrededor de un 11 por ciento del PIB, lo que a su vez ha logrado que la esperanza de vida media en el país sea de 80.6 años.
- Los servicios son gratuitos, con excepción de la farmacia (ya que los pacientes pagan el coste total de los medicamentos hasta cierto punto), odontología (atención gratuita hasta los 18 años) fisioterapia y podología.
Esto ha convertido a su sistema de salud en uno de los tres mejores del mundo, según el índice de atención médica 2022 de la revista CEOWorld, pues la población tiene asignado un médico especialista en atención primaria. Además, cuenta con planeación centralizada, gratuita y universal, de cobertura amplia y enfocado en lo preventivo.
¿Por qué Dinamarca?
El director general del Instituto Mexicano del Seguro Social (IMSS), Zoé Robledo, explicó en su columna para el medio Milenio la razón por la que el gobierno decidió basarse en este sistema para atender a la población:
- “Los países con atención médica 100 por ciento pública tienen más cobertura, menores costos y mejor calidad en la prestación de servicios.
- Además, los sistemas 100 por ciento públicos han demostrado más fortaleza y solidez ante la emergencia.
- Desde 2022, derivado de la pandemia, hemos visto a gobiernos operando rescates financieros de compañías privadas de atención médica”, advirtió.
Zoé Robledo fue uno de los creadores del proyecto del IMSS-Bienestar
Aclaró que cuando la Federación habla de parecerse a Dinamarca se refiere a “un sistema 100 por ciento público”, lo cual busca lograr con el Organismo Público Descentralizado IMSS-Bienestar,
Mediante el cual se brinda atención en unidades médicas públicas “donde nunca participan proveedores privados financiados con recursos públicos, como ocurría con el seguro popular”.
Similitudes y diferencias
- Una vez establecido que el sistema de salud de México busca ser similar al de Dinamarca en la gratuidad y la garantía de atención, el modelo IMSS-Bienestar hoy se brinda atención médica y medicamentos gratuitos a 53.2 millones de personas sin seguridad social en 669 hospitales y 11 mil 935 Centros de Salud en 28 estados.
- Por su parte, en el país danés la atención primaria no está centralizada, se divide en tres niveles políticos y administrativos: Estado, cinco regiones y 98 municipios. Estas tres partes se conjugan para formar un sistema de bienestar cuyos principales objetivos son ofrecer servicios de alta calidad a todos sus ciudadanos.
Atención privada
En Dinamarca, el paciente tiene derecho a recibir asistencia médica de cualquier médico de cabecera y pueden visitar especialistas privados sin necesidad de derivación previa, siempre y cuando asuma la totalidad de los costos.
- Respecto al presupuesto, en México éste es otorgado por la Federación, distribuido a los estados y municipios en el Paquete Económico de cada año y votado por la Cámara de Diputados.
- Mientras que en Dinamarca estos recursos son independientes, los médicos son autónomos, se encargan de la organización, administración y gestión de los centros, además de los contratos y salarios de personal, así como de otros gastos.
- Estos sistemas funcionan además con la receta electrónica, lo que permite que el paciente luego de la consulta se dirija a la farmacia de su elección y presentando su tarjeta sanitaria se le dispense el medicamento.
Mientras que en México las receta y los medicamentos son otorgados por el gobierno, de manera gratuita y son controlados.
- Además, mientras Dinamarca destina alrededor de un 11 por ciento del PIB, en México, el Instituto Nacional de Estadística y Geografía (Inegi) reportó un monto equivalente a 5.1 por ciento del PIB del total de la economía.
Aunque la Federación anunció que se tiene un presupuesto de 2.2 billones de pesos para 2025, el Instituto Mexicano para la Competitividad (IMCO) advirtió que el gasto ya sea por la Secretaría de Salud, Institutos nacionales de salud, IMSS-Bienestar, ISSSTE, Secretaría de la Defensa, gobiernos estatales u otros entes, tendría un recorte de 81.3 mil millones de pesos.
Logros y desafíos pendientes
El año 2024 cierra con una reflexión inevitable sobre lo que se logró y lo que está pendiente por realizar en el sistema de salud. Entre reformas y reacomodos, el panorama es complejo, pero a la vez esperanzador.
- El gobierno de Claudia Sheinbaum ha marcado un giro notable: dejó atrás la comparación con sistemas de países nórdicos y enfocó su discurso en construir un sistema de salud robusto, unificado y sobre todo, accesible para millones de mexicanos.
- Otro acierto de esta administración es intentar recuperar la rectoría de la Secretaría de Salud, perdida durante la pasada administración; rectoría que, “de facto”, asumió de manera protagónica otro de los subsistemas que conforman el aún fragmentado sistema nacional de salud.
La actual administración ha reconocido fallas estructurales que por años estuvieron presentes y que aún no han podido solucionarse. No es fácil admitir que la calidad de la atención en el IMSS, ISSSTE e incluso en el recién conformado IMSS Bienestar se ha deteriorado.
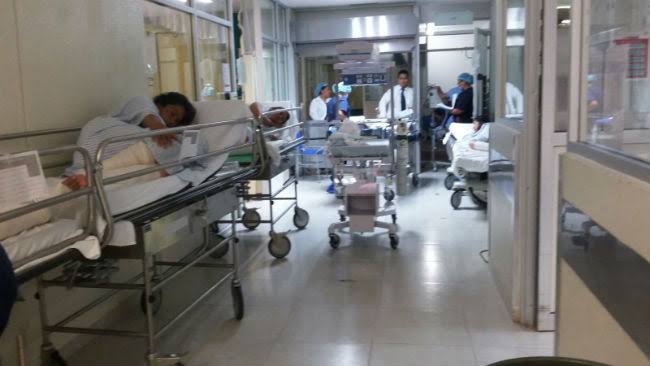
- Largas filas de espera, escasez de medicamentos y un trato poco digno para el usuario son realidades que se arrastran desde gestiones anteriores y que aún persisten. Al menos, ahora se reconoce la dimensión real de la problemática y se enfatiza la urgencia de resolverla.
- Durante el 2024, se rehabilitaron algunas unidades médicas que habían sido inauguradas de forma simbólica, pero seguían abandonadas. Aunque este logro es digno de reconocimiento, el déficit de infraestructura sigue siendo enorme y la demanda de servicios supera con creces la oferta.
El reto de llevar profesionales de la salud a zonas rurales aún persiste, pese a la contratación de médicos cubanos, una medida justificada por la necesidad, pero cuestionada en algunos sectores.
La falta de estímulos económicos adecuados, la violencia y la inseguridad continúan siendo asignaturas pendientes para que el personal de salud decida prestar sus servicios en áreas remotas y marginadas.
Con un incremento nominal de 8.7% en el presupuesto global destinado a la salud (3.8% en términos reales), la distribución no fue homogénea. Algunas instituciones estratégicas, como los Institutos Nacionales de Salud, sufrieron recortes de hasta 15%. La propia Secretaría de Salud con menos presupuesto podría enfrentar dificultades para coordinar un sistema que todavía sigue fragmentado.
- Con miras al 2025, el gobierno plantea programas y promesas alentadoras: mejorar el abasto de medicamentos, digitalizar la gestión de citas e implementar expedientes clínicos electrónicos para reducir tiempos de espera.
El IMSS Bienestar, responsable de atender a cerca de 65 millones de mexicanos sin seguridad social, promete fortalecerse, mientras que la iniciativa “Médicos del Bienestar” busca reclutar más personal en zonas rezagadas. Asimismo, destaca “Salud Casa por Casa”, enfocado en llevar atención domiciliaria a 13.6 millones de adultos mayores y personas con discapacidad.
Sin embargo, surge la pregunta de si estas acciones serán suficientes para mejorar la calidad de la atención médica y promover una participación comunitaria real. El programa “La Clínica es Nuestra”, anunciado como modelo de participación social en el 2024, tuvo un impacto más bien “cosmético” y no ha logrado emular los logros de la acción comunitaria que el IMSS Bienestar aplicaba con éxito desde hace décadas.
- La interrogante sigue siendo cómo traducir los planes para el sector salud en servicios tangibles, oportunos y de calidad, puesto que los usuarios del sistema de salud son humanos de carne y hueso y no solo números o códigos computacionales.
- La presidenta Claudia Sheinbaum culmina 2024 con un respaldo ciudadano de 73% y reconocimiento en foros internacionales, un capital político que puede sostener proyectos que demandan continuidad, recursos y planeación a largo plazo.
Aun así, la transformación del sector no será inmediata: se requiere una estrategia integral que combine mejor manejo del presupuesto, pragmatismo con participación de la comunidad y, funcionarios capaces y comprometidos, donde la dignidad y la transparencia sean innegociables.
- Si algo quedó claro en el 2024 es que, lejos de aspirar a “estándares escandinavos”, la prioridad radica en construir, paso a paso, un sistema sensible a las necesidades de la población.
- La esperanza, sin duda, es lo último que se debe perder. Demos el beneficio de la duda. Al final, la salud de millones de mexicanos es el mejor aliciente para insistir en la búsqueda de soluciones efectivas y duraderas.
Apuesta por la contratación de médicos y la digitalización del sistema de salud
- Claudia Sheinbaum ha presentado este martes los detalles de su nuevo Plan Nacional de Salud, con la meta puesta en mejorar la atención pública y extenderla a los rincones adonde aún no llega.
- El programa contempla la contratación de más médicos y enfermeros, la digitalización de todo el sistema, la compra de nuevo equipamiento y la agilización del servicio para reducir los tiempos de espera.
El nuevo Ejecutivo no ha detallado cuánto dinero prevén gastar en salud en los próximos años, solo han dicho cuánto costarán algunos programas presentados recientemente, como la megacompra consolidada de medicamentos, a la que se destinarán 130.000 millones de pesos, o el programa de atención casa por casa, que recibirá unos 7.000 millones en el próximo año para atender unos 13,6 millones de adultos mayores y personas con discapacidad.
- Los encargados de presentar el plan de salud han sido el secretario del ramo, David Kershenobich, y el subsecretario de la misma cartera, Eduardo Clark. Según lo explicado, el Gobierno ha fijado cinco metas a cumplir en el período 2024 y 2030, los seis años que gobernará Sheinbaum.
La primera será priorizar la promoción de salud, la prevención de enfermedades y la vacunación en todas las etapas. Con esto, buscarán fortalecer la prevención de enfermedades, reducir el número de la población infantil que sufre obesidad, aumentar los diagnósticos de enfermedades crónicas que tienen los adultos, controlar el avance de estas personas diagnosticadas, fortalecer las coberturas de vacunación, aumentar el porcentaje de embarazadas que acuden a los controles rutinarios, y posteriormente controlar a los recién nacidos.
La segunda meta, ha explicado Clark, será una mejora en la calidad de la atención médica y la disminución de los tiempos de espera en los hospitales. Para lograr eso, tienen pensado abrir los centros médicos los siete días de la semana, fortalecer el rol de los enfermeros, unificar el proceso de toma de muestras de laboratorio en todas las unidades médicas y contratar más personal para poder operar a plena capacidad. El objetivo planteado es combatir la típica imagen que enfrentan cada día los profesionales de la salud en las clínicas y hospitales públicos, donde se acostumbra a ver las salas de espera abarrotadas de gente.
- El Gobierno federal ha prometido, como tercera meta, fortalecer el IMSS Bienestar, el sistema sanitario creado por Andrés Manuel López Obrador para atender a quienes no tienen seguridad social.
- Esta institución opera actualmente en 23 Estados, en los que tiene una red de 635 hospitales y más de 11.900 centros de salud.
- El Ejecutivo ha anunciado ahora una “convocatoria histórica para contratar personal de salud”, con el fin de mejorar el funcionamiento de 282 hospitales que están en zonas rurales, marginadas, vulnerables o remotas.
Alejandro Svarch, director general del IMSS-Bienestar, ha dicho que a los nuevos médicos se les pagará un salario de entre 39.000 y 43.000 pesos mensuales netos, se les dará un bono mensual de 16.000 pesos, tendrán contrato base por dos años, y apoyos económicos para traslados, hospedajes y alimentación, además de la posibilidad de hacer una maestría gratuita en el Instituto Nacional de Salud Pública.
Clark ha dicho que también completarán el equipamiento médico de estos centros de salud, implementarán tecnología para agilizar y facilitar la atención, garantizarán la disponibilidad de medicamentos gratuitos y rescatarán infraestructura que quedó abandonada en otra época. El sistema del IMSS-Bienestar atiende, de acuerdo a su propia información, a 53,2 millones de personas en México.
La cuarta meta que se ha puesto la Administración de Sheinbaum es garantizar que todas las clínicas y hospitales del país cuenten con medicamentos, insumos y equipamiento.
“Consideramos que con planeación, digitalización y mejora de procesos podemos obtener las mejores condiciones para obtener estos insumos de la mejor calidad y al mejor precio”, ha señalado Clark.
- Aplicarán además el nuevo modelo de compra de medicamentos presentado la semana pasada, que permite monitorear de manera constante una adquisión, manejar las recetas médicas de manera electrónica y abastecer a los centros de salud a través de las farmacias del bienestar.
- El último eje del nuevo plan busca la modernización del sector, que permita crear un “modelo de atención unificado” y “reducir los desiertos de atención”, ha explicado el subsecretario de Salud.
- En ese sentido, se implementará el expediente médico electrónico universal que pueda operar en el IMSS, el ISSSTE y el IMSS Bienestar. Zoé Robledo, titular del IMSS, ha explicado que esta medida está diseñada para evitar la falta de estandarización, y reducir errores que pueden generarse con documentos manuales, como la pérdida de expedientes o papeles ilegibles.
Clark ha agregado, finalmente, que se construirán unidades de salud para reducir los traslados largos que hacen algunos ciudadanos para recibir atención, pondrán en marcha un programa para agendar citas y recibir consultas a través del celular, e implementarán el uso de credenciales del Sistema Nacional de Salud para el Bienestar. /Agencias-PUNTOporPUNTO