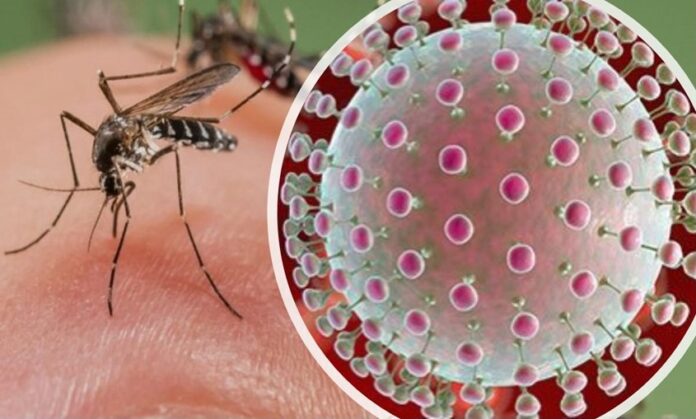
La Organización Mundial de la Salud (OMS) ha emitido una advertencia sobre el posible agravamiento de la malnutrición y el aumento del riesgo de enfermedades transmitidas por mosquitos en América Latina, donde se incluye a Nicaragua, debido al fenómeno climático de El Niño, declarado desde julio.
- Tradicionalmente asociado con un aumento en las temperaturas globales, El Niño podría tener efectos significativos en la salud pública de algunos países de la región.
En su reciente informe sobre riesgos sanitarios mundiales vinculados a El Niño, la OMS señala a Centroamérica y el norte de Suramérica como regiones en «alto riesgo» de enfrentar problemas de salud relacionados con este fenómeno climático. Se mencionan en particular el norte de Perú, Nicaragua, Colombia y Venezuela, así como Surinam, Guyana, El Salvador, Honduras y Guatemala como países que podrían verse afectados.
El aumento de la malnutrición es una preocupación destacada, ya que las posibles sequías podrían impactar negativamente en la producción de cultivos como el maíz y las legumbres, lo que a su vez podría llevar a una subida en los precios de estos alimentos esenciales. Además, la combinación de temperaturas más altas y escasez de agua podría favorecer la proliferación del mosquito aedes, responsable de transmitir enfermedades como el zika y la chikunguña.
- El informe de la OMS también resalta la posibilidad de agravamiento de necesidades humanitarias en áreas donde estas ya son críticas, como en Colombia y Venezuela, debido a la escasez de agua y el aumento potencial en los precios de este recurso vital.
La OMS no solo destaca los posibles efectos en América Latina, sino también en otras partes del mundo, como el este de África, el sur de Asia y Oceanía, dado que El Niño puede influir en las temperaturas del sur del Pacífico, con impactos que pueden extenderse al océano Índico en ocasiones. La alerta de la OMS subraya la importancia de la preparación y respuesta adecuadas ante los posibles efectos de este fenómeno climático en la salud pública y humanitaria.
Enfermedades olvidadas que reaparecen en América Latina
Hay enfermedades que parecen del pasado, pero no lo son. En América Latina, las autoridades sanitarias que forman la Organización Panamericana de la Salud (OPS) están monitoreando de cerca los casos de lepra, tuberculosis, y chikungunya, que son infecciones causadas por diferentes patógenos.
En el caso de la lepra y la tuberculosis son infecciones provocadas por bacterias. En cambio la fiebre chikungunya es una enfermedad viral. El virus se transmite por la picadura de un mosquito Aedes aegypti infectado, como también ocurre con el dengue.
Las enfermedades desatendidas y las afecciones que parecían olvidadas pero recobran fuerza en el presente, afectan principalmente a poblaciones que viven en condiciones socioeconómicas de bajos recursos y que tienen problemas de acceso a los servicios de salud. Sin embargo, la aparición de brotes en distintas zonas de Latinoamérica aumenta el riesgo de transmisión. Algunas de ellas predominan en climas tropicales y húmedos, son crónicas y tienen efectos perdurables en la calidad de vida.
- Cómo se transmite la lepra. En el caso de la lepra es una enfermedad causada por una bacteria que aún sigue presente en más de 120 países. En conjunto, se notifican más de 200.000 nuevos casos de personas con lepra por año en el mundo.
En México, las autoridades sanitarias han reportado aumentos en los casos de lepra recientemente. La Secretaría de Salud de México informó el martes que vigila prioritariamente a 12 municipios del país por al aumento de pacientes con la enfermedad. En la semana del 16 al 22 de julio, 28 estados registraron 300 casos en tratamiento.
Los municipios catalogados con un “alta presencia” de casos de lepra son Tuxcacuesco, San Sebastián del Oeste y San Cristóbal de la Barranca, en Jalisco; Nocupétaro y Nuevo Urecho, en Michoacán; Tlaltizapan, en Morelos; Lampazos, en Nuevo León; El Espinal, Santiago Niltepec y San Miguel Chimalapa, en Oaxaca; Choix, en Sinaloa, y Tunkas, en Yucatán.
La lepra no se propaga con facilidad. Y además, pasa un largo tiempo antes de que aparezcan los síntomas, lo cual dificulta saber dónde y cuándo alguien contrajo la enfermedad.
- Los expertos piensan que la bacteria se disemina cuando una persona inhala las pequeñas gotas en el aire liberadas cuando alguien con lepra tose o estornuda. La bacteria también se puede transmitir por contacto con los líquidos nasales de una persona con lepra.
- La lepra se trata de una enfermedad infecciosa crónica causada por la bacteria, un tipo de bacilo llamado Mycobacterium leprae. Esa bacteria fue descubierta en 1874 por el médico noruego Gerhard Armauer Hansen.
Por eso, también se la llama “enfermedad de Hansen”. Cuando el médico describió la enfermedad, consiguió demostrar que se trataba de una enfermedad causada por un microorganismo y no por una “maldición divina” como algunas personas creyeron durante siglos.
La infección afecta principalmente a la piel y al sistema nervioso periférico, y la evolución de la enfermedad depende en gran medida de la susceptibilidad individual al patógeno y del acceso al tratamiento oportuno.
La lepra es tratable: los pacientes suelen tomar una combinación de antibióticos. Si no se trata, la infección puede dañar los nervios y provocar parálisis e inutilización de manos y pies.
Si acceden al tratamiento, los pacientes con lepra pueden seguir haciendo su vida normal. Antes se recluía a los enfermos en sanatorios, que recibían el horrible nombre de “leprosarios”. Actualmente, el tratamiento es ambulatorio y no se necesita internación en la mayoría de los casos.
El tratamiento consiste en una combinación compuesta de dapsona, rifampicina y clofaziminia. “Este tratamiento mata al agente patógeno, cura al paciente y detiene la transmisión. El diagnóstico temprano y la administración del tratamiento son clave para su eliminación”, informó la Organización Panamericana de la Salud (OPS).
En la nueva hoja de ruta de la OMS, se estableció que para el año 2030 la lepra debería estar eliminada.
- Qué es la tuberculosis y cómo impacta. La tuberculosis o TB es causada por una bacteria llamada Mycobacterium tuberculosis. Estas bacterias por lo general atacan a los pulmones, pero también pueden atacar otras partes del cuerpo, como los riñones, la columna vertebral y el cerebro.
La OPS informó que aún se trata de una epidemia. Se registraron 309.000 casos de tuberculosis en 2021 y murieron 32.000 personas en todo el mundo. Los fallecimientos habían descendido a 25.100 en 2014, pero volvieron a aumentar durante los últimos años.
“A pesar de la disponibilidad de nuevas innovaciones para la tuberculosis, como pruebas rápidas de detección y tratamientos orales más cortos para las cepas farmacorresistentes y para el tratamiento preventivo de la TB, muchas personas, en particular las más vulnerables, siguen sin recibirlos”, dijo el doctor Rubén Mayorga, jefe de la Unidad de VIH, Hepatitis, Tuberculosis e Infecciones de Transmisión Sexual de la OPS.
En Perú, el Ministerio de Salud reportó 3.519 casos de tuberculosis en menores de 15 años para 2020, lo que representa una tasa de incidencia de 31,3 casos por cada 100.000 habitantes, el segundo más alto de la región.
En la Argentina, el último reporte disponible es de 2021, cuando se notificaron 12.569 casos de tuberculosis. Representa una tasa nacional que se ubicó en 27,4 por cada 100 mil habitantes (un 15,3% más elevada que en 2020). Se registraron marcadas diferencias entre las jurisdicciones, aunque en todas ellas se presentaron casos de tuberculosis. “El aumento en la notificación se debe atribuir principalmente al recupero de casos luego de la emergencia sanitaria por COVID-19″, según el Ministerio de Salud de la Nación.
Qué es la fiebre Chikungunya
En 2023, los casos de chikungunya en la región de las Américas superaron los 210.000 en los primeros meses, según la OPS. Se registró un aumento de la circulación de chikungunya en cinco países de América Latina, superando ampliamente las cifras del mismo período de años anteriores.
“Lo que vemos este año son cambios en la magnitud y el momento. La epidemia es mucho más temprana y con más casos que en los últimos años”, dijo Thais dos Santos, asesora en Vigilancia y Control de Enfermedades Arbovirales de la OPS/OMS.
- Paraguay fue uno de los países más afectados. La Argentina y Uruguay notificaron transmisión local por primera vez este año, y Bolivia registró altos niveles de transmisión tanto de chikungunya.
Al igual que en el caso del dengue, como no existe una vacuna, la mejor forma de prevenir la fiebre chikungunya es disminuir los lugares donde se puedan criar mosquitos. Para ello, se deben eliminar los recipientes sin utilidad que pueden acumular agua (latas, botellas, neumáticos, trozos de plástico y lona), dar vuelta o tapar los que sí se usan (baldes, palanganas, tambores, tanques, cisternas) o vaciarlos permanentemente (portamacetas, bebederos), según la cartera de Salud nacional de Argentina.
¿Qué es el dengue o ‘fiebre rompehuesos’, sus síntomas y cómo prevenirlo?
Los casos de dengue en México se han casi triplicado en lo que va de 2023 y el fenómeno climático de El Niño podría agravar la situación. Por eso es importante saber en qué consiste esta enfermedad conocida como ‘fiebre quebrantahuesos’, sus síntomas y su prevención.
- La Organización Mundial de la Salud (OMS) emitió un comunicado el 4 de agosto de 2023, alertando sobre los posibles efectos del fenómeno climático El Niño en la región de América Latina. Según el informe titulado «Análisis de la Situación de Salud Pública», se espera que El Niño pueda aumentar la incidencia de enfermedades transmitidas por mosquitos, como el dengue, Zika y Chikungunya, exacerbando así los desafíos de salud en la región.
El Dengue, una amenaza reforzada por El Niño
El dengue, conocido popularmente como la «fiebre quebrantahuesos», es una infección viral transmitida por mosquitos, principalmente el Aedes aegypti. Esta enfermedad es endémica en muchas áreas de América Latina y puede manifestarse en formas leves o graves.
Síntomas y riesgos del dengue en niños y adultos
Los síntomas del dengue pueden variar desde fiebre leve hasta formas graves que requieren atención médica inmediata. La enfermedad puede complicarse y convertirse en dengue hemorrágico o shock hemorrágico, lo que aumenta el riesgo de mortalidad. Los mosquitos Aedes aegypti, vectores del virus del dengue, se reproducen en agua estancada y son más activos durante el día.
¿Cómo se detecta?
Para detectarlo hace falta realizar la prueba de dengue, que puede dar como resultado igg positivo o igm negativo.
- La prueba del dengue MAC-ELISA se usa para la detección cualitativa de anticuerpos IgM contra el virus del dengue.
- La prueba MAC-ELISA se basa en la captación de anticuerpos IgM humanos en un pocillo usando anticuerpos contra la IgM humana, a lo que luego se añade antígeno específico del virus del dengue (DENV1-4). Los antígenos que se usan para este ensayo se derivan de la proteína de la envoltura del virus.
Primeros síntomas del dengue
Los primeros síntomas del dengue se dan entre los 4 y 10 días desde la infección y son estos:
- fiebre de hasta 40°
- dolor de cabeza intenso
- dolores musculares y articulares
- erupciones cutáneas
- dolor de ojos
- náuseas y vómitos
- sarpullido
- agrandamiento de ganglios linfáticos
Dengue grave
En casos severos, se presentan estos síntomas, de acuerdo con la OMS; hay que acudir de inmediato a recibir atención médica:
- dolor abdominal intenso
- vómitos persistentes
- respiración acelerada
- hemorragias en las encías o la nariz
- cansancio
- agitación
- vómitos o heces con sangre
- sed intensa
- piel pálida y fría
- debilidad general
La OMS señala que El Niño puede crear condiciones climáticas propicias para la proliferación de mosquitos vectores y, por lo tanto, aumentar la propagación de enfermedades transmitidas por ellos. En particular, se pronostica que El Niño intensificará la malnutrición y podría agravar los casos de dengue, Zika y Chikungunya en las regiones ya mencionadas.
Para prevenir la propagación del dengue y otras enfermedades transmitidas por mosquitos, la OMS y otras organizaciones de salud enfatizan la importancia de lo siguiente:
- Utilizar ropa que cubra la piel expuesta.
- Aplicar repelente de mosquitos en la piel expuesta.
- Usar mosquiteros en camas y ventanas.
- Eliminar los criaderos de mosquitos, como recipientes con agua estancada.
- Evitar acumulación de basura y agua estancada cerca de las viviendas.
Si se sospecha de un caso de dengue, ¿qué hacer?
- Buscar atención médica de inmediato.
- Descansar y mantenerse hidratado.
- Evitar la exposición a más picaduras de mosquitos para prevenir la propagación del virus.
- No automedicarse.
¿El dengue es contagioso?
De acuerdo con la Organización Mundial de la Salud, existen diversas vías de transmisión del dengue, por ejemplo:
Transmisión del virus del dengue
- El virus se transmite a los seres humanos mediante la picadura de mosquitos hembra infectados, principalmente el mosquito Aedes aegypti.
- Otras especies del género Aedes también pueden ser vectores, pero su contribución es secundaria comparada con A. aegypti.
- Después de picar a una persona infectada, el virus se replica en el intestino medio del mosquito antes de diseminarse hacia tejidos secundarios como las glándulas salivales. Pero el IMSS aclara que el dengue no se transmite de una persona a otra.
- El período de incubación extrínseco, desde la ingestión del virus hasta su transmisión a un nuevo hospedador, es de 8 a 12 días a una temperatura ambiente entre 25 °C y 28 °C.
- La temperatura ambiental, fluctuaciones diarias de temperatura, genotipo del virus y concentración inicial del virus influyen en la duración del período de incubación.
- Una vez infectante, el mosquito puede transmitir el virus durante toda su vida.
Transmisión de humanos a mosquitos
- Los mosquitos pueden infectarse al picar a personas con el virus del dengue en su sangre (virémicas).
- Esto puede ocurrir en personas con infección sintomática, presintomática (antes de mostrar síntomas) o asintomática (sin síntomas).
- La transmisión de humanos a mosquitos es posible desde 2 días antes de la aparición de los síntomas hasta 2 días después de la resolución de la fiebre.
- El riesgo de infección del mosquito está relacionado con los niveles elevados de viremia y fiebre en el paciente.
- Altos niveles de anticuerpos específicos contra el virus reducen el riesgo de infección del mosquito.
- La mayoría de las personas son virémicas durante 4 o 5 días, aunque la viremia puede durar hasta 12 días.
Transmisión Materna
- Los mosquitos vectores son la principal vía de transmisión del virus entre humanos.
- Aunque rara, existe la posibilidad de transmisión materna del virus de una embarazada a su bebé.
- El riesgo de transmisión vertical parece depender del momento de la infección durante el embarazo.
- La infección por virus del dengue en embarazadas puede resultar en parto prematuro, insuficiencia ponderal al nacer y sufrimiento fetal.
Otras vías de transmisión
- Casos raros de transmisión a través de sangre y hemoderivados, donación de órganos y transfusiones.
- También se ha documentado la transmisión transovarial del virus dentro de los mosquitos.
Las Américas buscan expandir la vigilancia de virus transmitidos por mosquitos
Expertos en laboratorio reunidos por la Organización Panamericana de la Salud (OPS) en Santo Domingo esta semana analizan expandir las herramientas para detectar y vigilar las enfermedades transmitidas por mosquitos en las Américas, en momentos en que la región enfrenta brotes de dengue de gran magnitud y una circulación intensa de chikunguña en algunos países.
- Durante la reunión anual de la Red de Laboratorios de Diagnóstico de Arbovirus (RELDA) de las Américas, que se desarrolló en agosto pasado, miembros de 35 laboratorios nacionales de toda la región, asesores técnicos y centros colaboradores de la Organización Mundial de la Salud revisan las formas de ampliar las vigilancias genómica y entomovirológica a los principales arbovirus.
Los arbovirus son virus transmitidos por la picadura de artrópodos (mosquitos, garrapatas y jejenes, entre otros).
“Al menos nueve arbovirus con impacto en la salud pública, como el dengue, el zika, el chikunguña y la fiebre amarilla, circulan en Latinoamérica y el Caribe, por lo que fortalecer y ampliar las capacidades de detección y vigilancia de laboratorio es clave para asegurar una respuesta oportuna ante brotes y epidemias”, afirmó Sylvain Aldighieri, director adjunto del Departamento de Emergencias en Salud de la agencia de la ONU.
- Desde principios de 2023 y hasta finales de julio, se reportaron en las Américas más de tres millones de nuevas infecciones por dengue y más de 324.000 casos de chikunguña. Con 27.000 casos en toda la región en el mismo periodo, el Zika presenta una baja incidencia, mientras que casos esporádicos de fiebre amarilla representan un riesgo permanente de reemergencia de esta enfermedad que puede llegar a ser letal.
“El cuadro epidemiológico de las arbovirosis en la región es de una alta complejidad debido al potencial epidémico de estas enfermedades”, advirtió José Luis San Martín, asesor regional en enfermedades arbovirales de la OPS. “Debemos llevar adelante una estrategia de prevención y control integrada que utilice las nuevas innovaciones para seguirle de cerca los pasos a estos virus desde el laboratorio”, agregó.
Durante la pandemia de COVID-19, la vigilancia genómica de SARS-CoV-2 demostró ser una herramienta clave para conocer el virus, sus variantes y asesorar las políticas públicas para combatir la enfermedad.
Las inversiones de los países y de la cooperación internacional fortalecieran los laboratorios de la mencionada Red y al menos ocho países de la región introdujeron la secuenciación genómica, en el marco de la Estrategia Regional de Vigilancia Genómica de la OPS.
Analizar las mutaciones
Muchos países aprovecharon esas capacidades y ya comenzaron a secuenciar dengue, fiebre amarilla, chikunguña y otros virus, algunos por primera vez. Con el apoyo de la RELDA, los laboratorios pueden ampliar esta vigilancia y conocer los genomas de los virus que están circulando en su territorio, sus patrones de dispersión y analizar si las mutaciones están asociadas a mayor transmisibilidad o gravedad.
Para María Alejandra Morales, directora del Centro colaborador de la OPS en fiebres hemorrágicas virales y arbovirus, Instituto Nacional de Enfermedades Virales Humanas (INEVH), de Argentina, “la RELDA tiene un papel clave que jugar en el fortalecimiento, crecimiento y mejora continua del componente de laboratorio de la estrategia de gestión integrada de arbovirus”.
- Según Morales, quien es actualmente la coordinadora de la RELDA, el trabajo ampliado de los laboratorios con pruebas virológicas, serológicas y moleculares “permitirá generar información oportuna y de calidad para la toma de decisiones que pueden contribuir a la prevención y el control de las arbovirosis».
- Durante la reunión, los expertos también analizaron la situación de la vigilancia entomovirológica en la región, es decir, la detección de los virus en los mosquitos antes de que lleguen a los humanos. Esta vigilancia, que ya realizan algunos países, puede servir como sistema de alerta temprana para anticipar brotes o epidemias por arbovirus y permitir una respuesta más oportuna.
La OPS comenzó a impulsar la vigilancia entomovirológica en 2017 y creó la Red de Laboratorios de Entomo-Virología de las Américas (RELEVA), que integran actualmente laboratorios de 14 países. En el encuentro, se presentaron y discutieron guías para esta vigilancia.
A su vez, los laboratorios de la red están trabajando en un plan para su implementación. Prevén, además, crear una plataforma de vigilancia integral de arbovirus que incluya los datos de la vigilancia en mosquitos.
La RELDA, que este año celebra su 15º aniversario, está integrada por 40 laboratorios, asesores técnicos y centros colaboradores de la OMS, y es el brazo operativo del componente de laboratorio de la Estrategia para la prevención y el control de las enfermedades arbovirales de la OPS, conocida como EGI-Arbovirus. Su principal objetivo es garantizar una vigilancia de laboratorio eficiente y una capacidad instalada robusta para responder a brotes y epidemias de los arbovirus.